ANÉVRYSME ABDOMINAL AORTIQUE ET ILIAQUE
L’aorte est la plus grosse artère du corps. Partant du cœur, elle achemine le sang vers les jambes en passant par le thorax et l’abdomen.
Elle décrit d’abord un trajet ascendant puis effectue un virage (crosse) où naissent les artères à destination des bras et du cerveau. Elle descend ensuite dans le thorax en vascularisant la moelle épinière. Une fois au niveau du diaphragme, elle devient l’aorte abdominale où le sang est distribué dans les artères du tube digestif (tronc cœliaque donnant les artères hépatique et splénique, artère mésentérique supérieure, artère mésentérique inférieure) et des reins.
Source : https://vascu.org
A hauteur du nombril, elle se divise en deux donnant les artères iliaques puis les artères du bassin (artères hypogastriques) et des membres inférieurs à partir de l’artère fémorale.
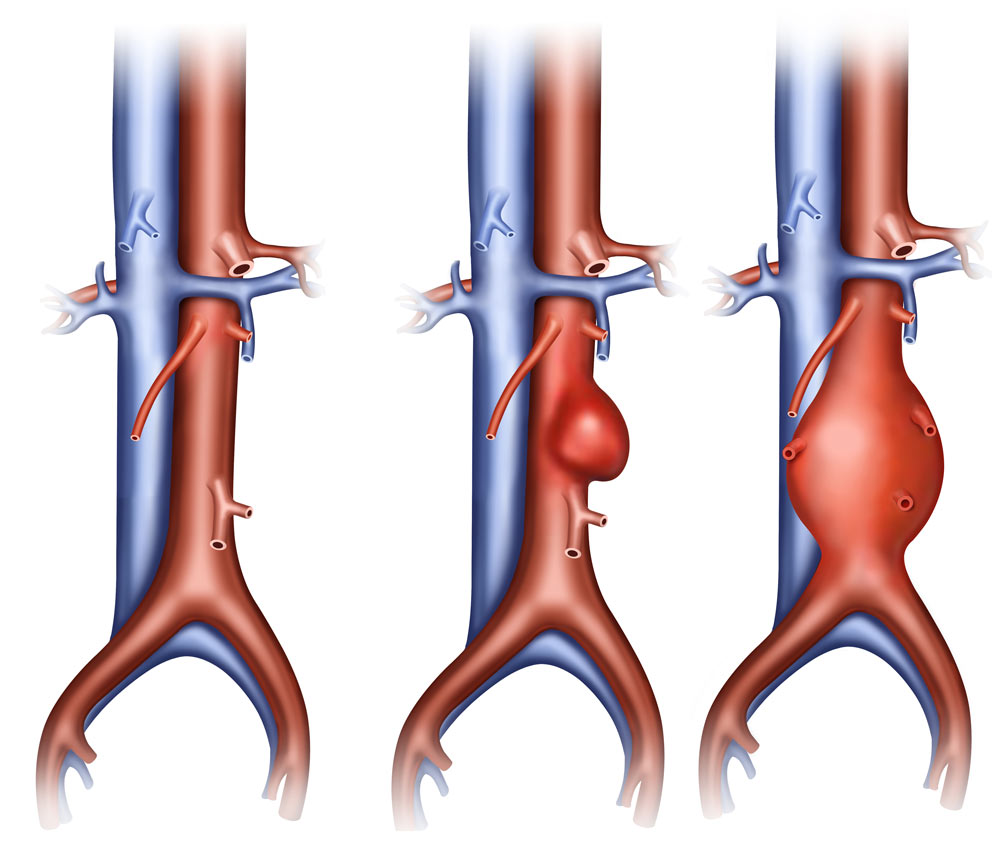
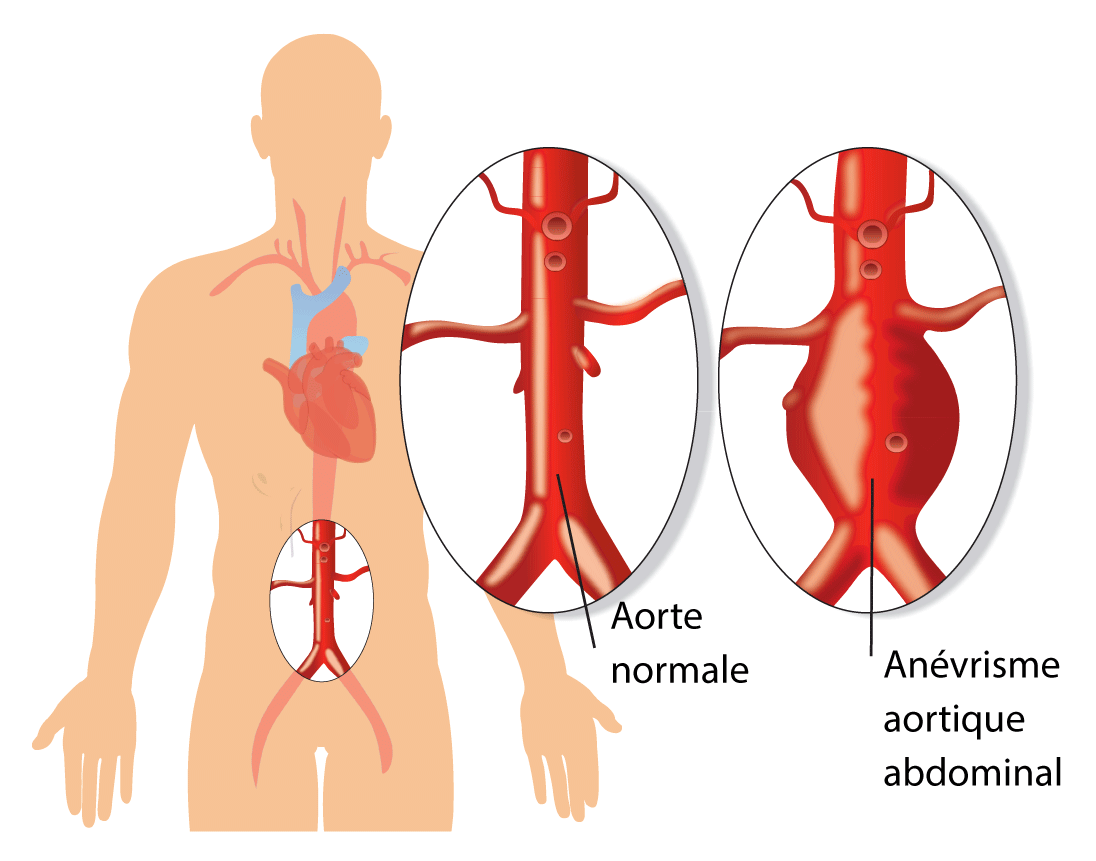
En moyenne entre 2,5 et 3,5 cm de diamètre, l’aorte peut se dilater localement de manière anormale: quand le diamètre de l’artère dilatée est de 50% supérieur à la taille normale, on parle d’anévrysme. Le plus souvent, cela touche l’aorte abdominale. Cette dilatation peut former une poche (anévrysme sacciforme) ou être un élargissement important d’une section de cette artère (anévrysme fusiforme). La paroi de l’artère s’affine, se fragilise et risque de fissurer ou de rompre. A partir d’un diamètre de deux fois supérieur à la taille normale de l’artère (200% d’augmentation), le risque de rupture de l’anévrisme peut être fatal.
Comment sait-on que l’on a un anévrysme ?
L’anévrysme ne donne le plus souvent aucun signe ni aucune douleur. Le diagnostic est fait par une échographie, un scanner ou plus rarement une IRM demandée par votre médecin:
- si vous présentez des facteurs de risque
- si votre médecin a des arguments pour suspecter cette maladie.
- ou de façon fortuite sur un examen demandé pour toute autre chose.
En général, les hommes de plus de 60 ans qui sont tabagiques, hypertendus ou diabétiques ont plus de risque de développer un anévrysme. Pour les personnes ayant un antécédent familial d’anévrisme aortique, un suivi est préconisé dès 50 ans par une échographie abdominale.
Source : https://vascu.org
Quand traite-t-on un anévrysme abdominal aortique et iliaque?
La décision de prendre en charge chirurgicalement votre anévrysme est prise par votre chirurgien vasculaire en fonction de plusieurs critères, mais le principal reste la taille.
En France actuellement, notre société savante, la Société Française de Chirurgie Vasculaire et Endovasculaire (SCVE) et la Haute Autorité de Santé (HAS) ont retenus les seuils suivants:
- 50mm de diamètre pour l’aorte abdominale en dessous des artères rénales
- 30mm pour les artères iliaques
- un rythme de croissance supérieur à 1cm/an ou supérieur à 5mm/6mois.
Une intervention est nécessaire quand la taille de l’anévrysme expose à un risque de complications supérieur au risque de l’intervention.
Comment traite-t-on un anévrysme abdominal aortique et iliaque?
Aucun médicament ne permet de guérir d’un anévrysme.
Cependant, le contrôle des facteurs de risques cardiovasculaires, et en particulier le sevrage du tabagisme et le contrôle de la tension artérielle peuvent permettre de limiter la vitesse de croissance de l’anévrysme.
Les traitements consistent à exclure la portion d’artère malade, par le biais d’un pontage aortique (par chirurgie ouverte) ou par la mise en place d’une endoprothèse aortobiiliaque (par voie endovasculaire):
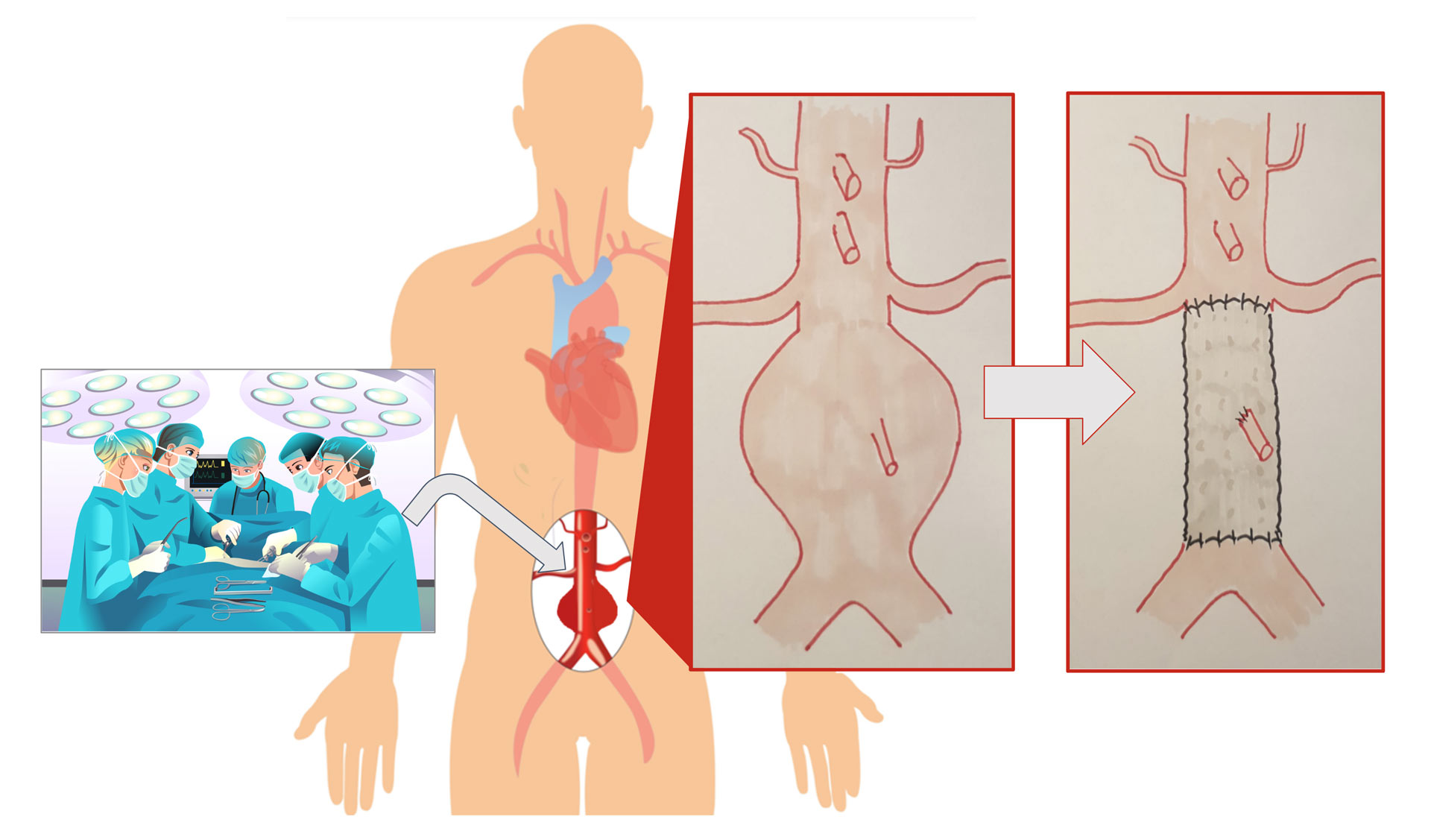
- Le pontage aortique, aortobiiliaque ou aortobifémoral :
Cette chirurgie se fait par une incision de l’abdomen: soit centrale (laparotomie), soit latérale (lombotomie).
La partie dilatée de l’aorte est remplacée par un tissu synthétique appelée prothèse aortique qui est cousue à l’aorte et aux artères iliaques ou fémorales dans des zones non anévrysmales appelées zones “saines”.
Cette intervention se fait sous anesthésie générale et dure entre 2 et 5 heures. Après l’intervention, l’hospitalisation dure de 8 à 10 jours. Un transfert en centre de rééducation post-opératoire est souhaitable au moins 3 semaines et le port de charges lourdes est à éviter pendant au moins 3 mois.
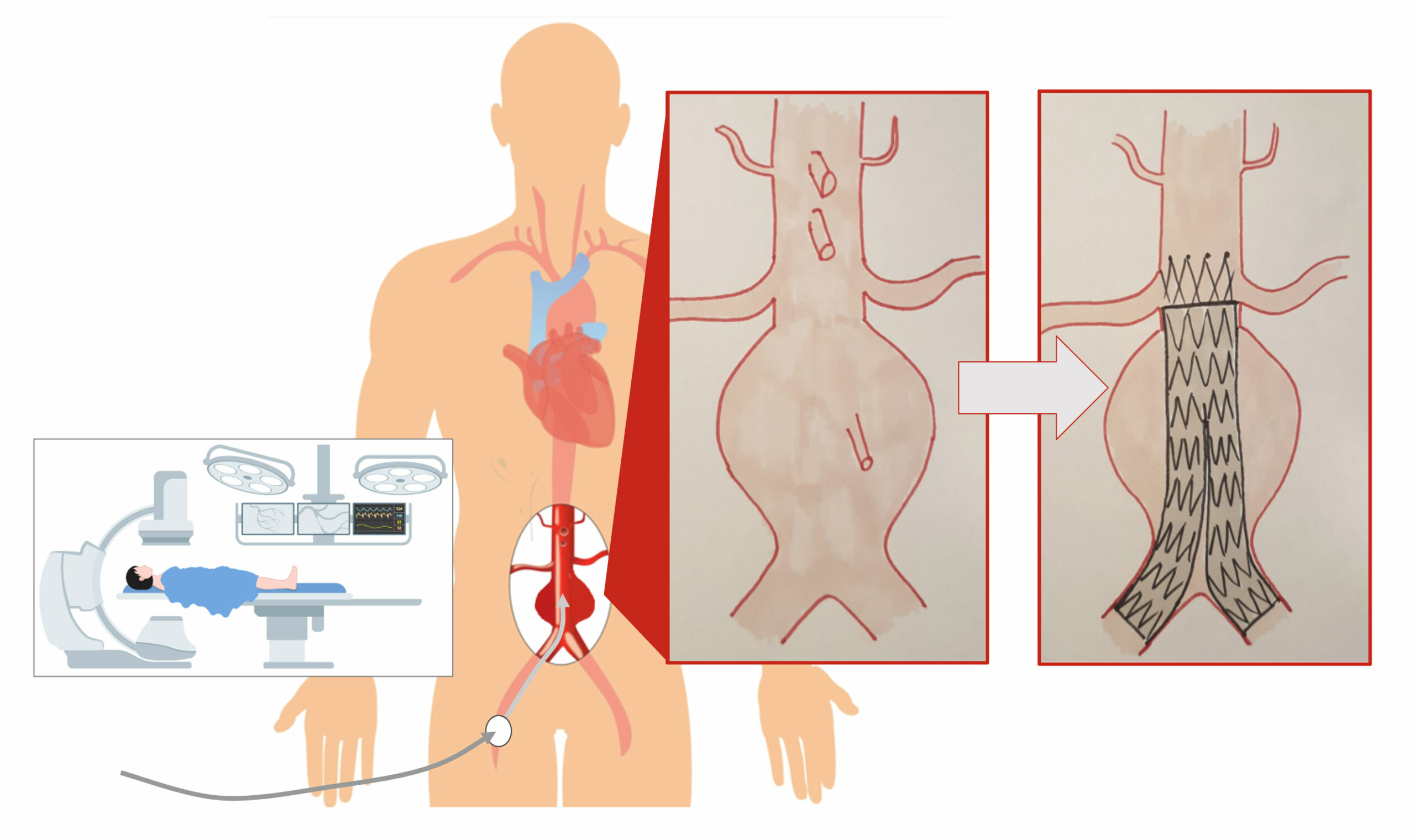
- L’endoprothèse aortobiliaque :
Une prothèse sur ressorts métalliques est implantée directement dans l’aorte. Etanche, elle permet au sang de continuer à circuler dans l’aorte sans qu’il n’y ait plus de pression exercée sur les parois anévrysmales et malades de l’aorte.
Grâce à une incision aux plis de l’aine, l’endoprothèse est implantée par le biais des artères fémorales dans un long tuyau pouvant être introduit dans les artères. Cette intervention est moins invasive que la chirurgie car il n’y a pas d’ouverture abdominale mais elle ne peut pas être proposée à tous les patients en raison de critères anatomiques de sélection stricts.
Un scanner préopératoire permet de savoir quels patients peuvent bénéficier de ce traitement. Après l’intervention, l’hospitalisation est également plus courte, généralement moins de 3 jours.
Quelle que soit la technique choisie par votre chirurgien, un bilan préopératoire complet devra être réalisé. Il devra comporter au moins:
- un bilan cardiologique qui permettra d’adapter le choix de la technique à l’état cardiaque.
- un bilan angiologique pour le dépistage des autres localisations anévrysmales (artères poplité) et des lésions des artères carotides.
- une consultation d’anesthésie
- une consultation en pneumologie dans certains cas
Il s’agit toujours d’une prise en charge multidisciplinaire et en équipe afin que la technique choisie soit la plus adaptée au cas du patient.
Et après?
Dans tous les cas, le suivi est nécessaire à vie, car la maladie anévrysmale peut évoluer sur d’autres vaisseaux.
Après une chirurgie ouverte, la surveillance est rapprochée pendant la première année par echodoppler à 1 mois, 3 mois, 6 mois puis une fois par an.
Après une prise en charge endovasculaire, le rythme de surveillance est le même, mais au doppler de contrôle s’ajoute un scanner de l’aorte. En effet, après la mise en place d’une endoprothèse, des endofuites peuvent apparaître et continuer à alimenter le sac anévrysmal. Les plus fréquentes sont les endofuites de type 2. Elles sont liées à des artères ilio-lombaires ou à l’artère mésentérique inférieure pouvant revasculariser le sac anévrysmal. Afin de les traiter, une embolisation endo-artérielle peut être réalisée.
Dans de rares cas, il peut exister des endofuites de type 1, liées à une étanchéité insuffisante au niveau des collets. Dans ce cas, il est toujours nécessaire d’intervenir au plus tôt. La mise en place d’endoprothèses complémentaires peut être proposée, mais une intervention chirurgicale ouverte peut aussi être nécessaire.