STÉNOSE CAROTIDIENNE
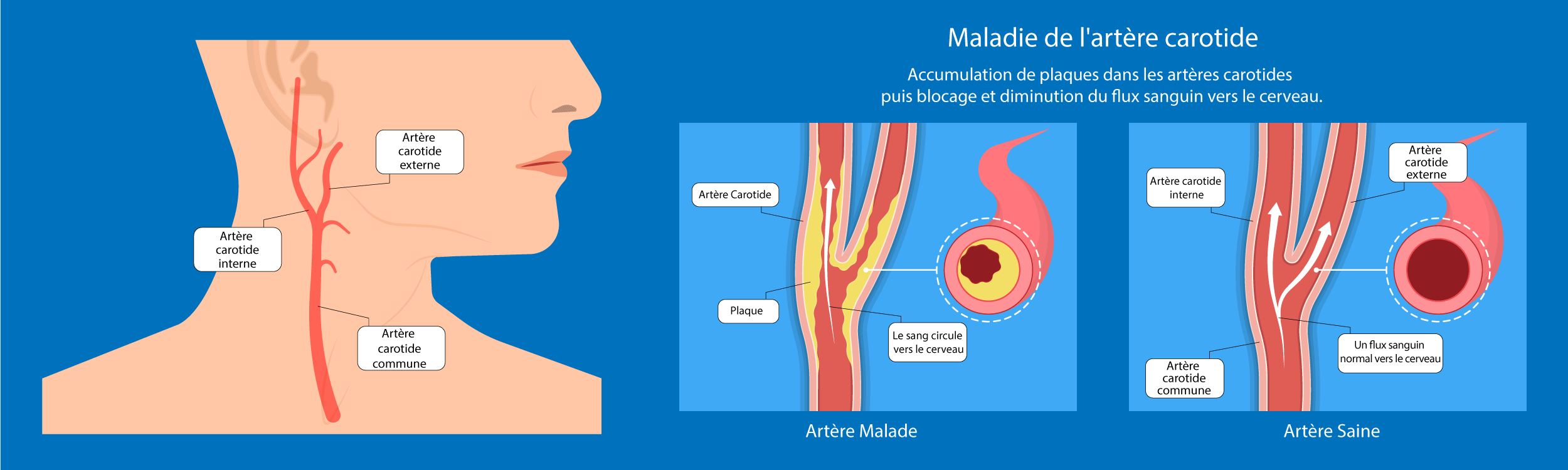
La vascularisation cérébrale et son oxygénation sont assurées par 4 artères :
2 artères carotides et 2 artères vertébrales, à droite et à gauche.
Ces artères sont issues de l’aorte, immédiatement à la sortie du coeur. Elles franchissent le cou, pénètrent par la base du cerveau. Une fois arrivées à l’intérieur du crâne, elles distribuent le sang et l’oxygène à la totalité du cerveau.
Pour cela, leur particularité est d’être reliées les unes aux autres par un système de suppléance appelé polygone de Willis. Ce dernier relie les vaisseaux de l’hémisphère droit à ceux de l’hémisphère gauche.
Source : https://vascu.org
Le polygone de Willis permet que, lors des interventions chirurgicales, l’irrigation cérébrale soit maintenue dans l’ensemble du cerveau même si la circulation est stoppée dans une artère carotide le temps de la réparer.
La paroi artérielle de la carotide peut être obstruée par une accumulation de lipides (graisses), de glucides (sucres), de tissus fibreux et de dépôts calcaires. Cette accumulation constitue la plaque athéromateuse pouvant aboutir à une thrombose de l’artère.
Elle peut aussi se fracturer à l’intérieur de l’artère. Dans ce cas là, l’intérieur de la plaque d’athérome appelé “coeur lipidique” va entrer en contact avec le sang et créer de petits caillots qui peuvent provoquer une embolie.
Dans les deux cas de figure, le cerveau est alors mal irrigué et donc appauvri en oxygène, ce qui entraîne un accident vasculaire cérébral ischémique (AVCi).
Dans certains cas d’AVC ischémiques, la zone en manque d’oxygène peut voir les vaisseaux se rompre, et ainsi passer de l’AVC ischémique à l’AVC hémorragique provoquant une inondation cérébrale.
ls sont les symptômes d’une sténose carotidienne ?
Le plus souvent asymptomatique, la sténose carotidienne peut se découvrir lors d’un examen médical systématique par votre médecin traitant ou par un médecin spécialiste (angiologue, cardiologue, neurologue…) ou encore au cours d’un examen échodoppler demandé pour d’autres raisons.
Elle peut aussi être symptomatique sous forme de manifestations cliniques en rapport avec la localisation et l’importance du territoire cérébral atteint :
- Atteinte oculaire: perte brutale non douloureuse de la vision d’un œil
- Paralysie d’un hémicorps, totale ou limitée au membre supérieur et/ou à la face
- Perte de la parole associée ou non à une paralysie
- Autres troubles moins significatifs
L’accident vasculaire cérébral peut régresser spontanément et n’occasionner aucune séquelle: on dit qu’il est transitoire, c’est l’AIT. Il peut aussi engendrer des séquelles plus ou moins importantes: on dit qu’il est constitué, c’est l’AVC.
D’où vient cette maladie ?
On distingue 2 catégories de facteurs de risques:
- ceux non modifiables: l’âge de plus de 60 ans, le sexe masculin, l’hérédité coronarienne (Antécédents familiaux d’infarctus du myocarde) ou l’hérédité en terme d’AVC
- ceux modifiables: le tabac, l’hypertension artérielle, le diabète ou les anomalies lipidiques telles que le cholestérol sont autant de facteurs de risques de la sténose carotidienne.
Le contrôle de ces facteurs de risque modifiables est impératif et repose sur une bonne hygiène de vie et la lutte contre la sédentarité.
Quand faut-il opérer ?
La décision d’une intervention chirurgicale sera prise par votre chirurgien en fonction du degré de sténose de votre artère carotide interne, et de son caractère symptomatique ou asymptomatique.
Si vous avez fait un AIT ou un AVC, que le doppler retrouve une sténose à au moins 50% de votre artère carotide interne, et que ceci est confirmé par un scanner ou une IRM, alors vous relevez d’une intervention chirurgicale.
Si votre lésion est découverte de manière fortuite, et que vous êtes asymptomatique, les études ont montré que le bénéfice de l’intervention chirurgicale est prouvé pour les sténoses carotidiennes internes supérieures à 70%.
Dans tous les cas, il est nécessaire que les données du doppler et de l’imagerie (scanner ou IRM) soient concordantes.
Enfin, il s’agit d’une prise en charge multidisciplinaire et en équipe.
Même si c’est votre chirurgien vasculaire qui vous opère, un bilan cardiologique est indispensable, de même qu’une consultation d’anesthésie.
Dans le cas des patients ayant présenté un AIT ou un AVC, la décision chirurgicale est prise en accord avec les équipes de Neurologie.
Comment est-elle traitée?
L’objectif pour le chirurgien est de restaurer la vascularisation et donc l’oxygénation du cerveau afin d’éviter un AVC.
Différentes interventions sous anesthésie locale ou générale sont possibles:
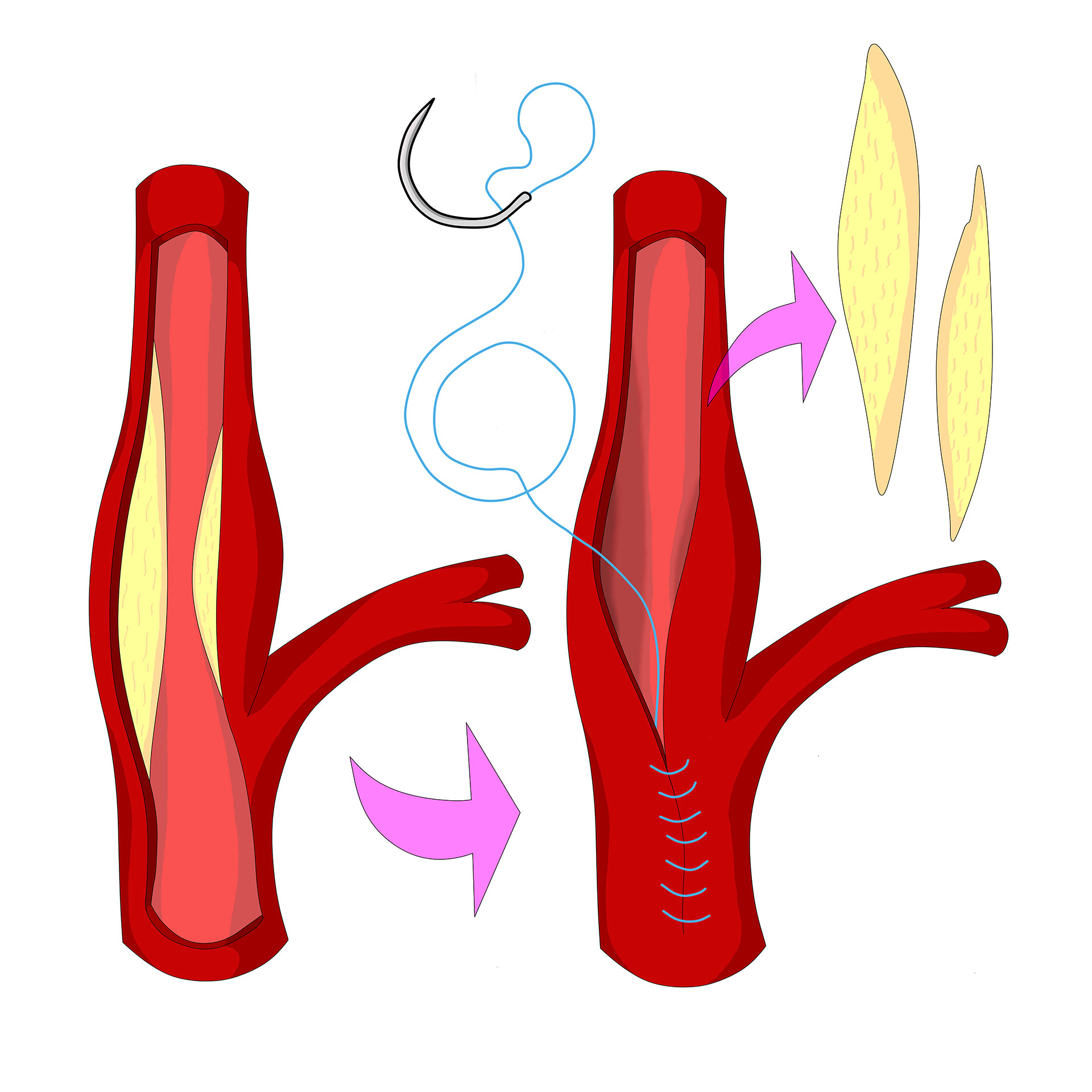
- L’endartériectomie carotidienne:
Cette intervention de base consiste à enlever la plaque athéromateuse là où elle est incrustée dans la paroi de l’artère.
Grâce à une incision sur la face latérale du cou, le chirurgien peut atteindre l’artère et stopper la circulation dans la portion de l’artère à nettoyer.
La paroi artérielle est constituée de 3 “tuniques” semblable à une pelure d’oignon. La plaque d’athérome se développe au sein des 2 parois les plus internes. La 3e paroi la plus externe est celle qui donne toute sa solidité à l’artère.
L’intervention consiste donc à retirer les 2 couches les plus internes en conservant la paroi la plus externe qui sera soigneusement recousue, soit directement soit sur un patch.
Dans les cas où le polygone de Willis est défaillant, une dérivation temporaire, appelée shunt, peut être aussi mise en place le temps de nettoyer l’artère.
- Le pontage carotidien:
Cette intervention est envisagée lorsque le simple nettoyage de l’artère carotide n’est pas possible.
Le pontage consiste à remplacer une portion de quelques centimètres de l’artère carotide interne par une prothèse (un tube en tissu synthétique), ou une veine (souvent prélevée dans la cuisse).
- L’angioplastie stenting carotidienne:
Il s’agit là d’une intervention endovasculaire, donc passant par l’intérieur des artères.
Par le biais d’un cathéter inséré au niveau de l’artère fémorale au pli de l’aine, et sous contrôle radiographique au bloc opératoire, un stent va être implanté dans la carotide pour permettre de rouvrir l’artère bouchée et de restaurer la vascularisation du cerveau.
Quelle que soit l’intervention, l’hospitalisation dure en moyenne 2 à 3 jours avec une reprise d’autonomie rapide.
Après votre sortie, vous serez revus très fréquemment la première année avec des échodopplers de contrôles et des consultations à 1 mois, 3 mois, 6 mois et 1an.
L’objectif est de dépister et de prendre en charge au plus vite les cas de resténose précoce liée à un processus de cicatrisation excessive appelée hyperplasie myo-intimale.
Au delà, une surveillance annuelle de l’artère carotide, avec un contrôle échodoppler, est préconisée sur le long terme.
La sténose carotidienne peut être traitée par les Drs Chavent, Destrieux ou Garnier.
Les interventions de chirurgie vasculaire peuvent être effectuées grâce au bloc opératoire de la Clinique Générale d’Annecy.